Histología del Sistema Circulatorio
El sistema vascular sanguíneo trabaja en base a una bomba propulsora y
automatizada, el corazón, quien expulsa la sangre a presión, hacia los
vasos sanguíneos arteriales, los cuales la conducen hacia los órganos y
tejidos. Asimismo, los vasos venosos retiran la sangre desde los tejidos
y órganos y la regresan al corazón.
Ambos sistemas son interdependientes y permiten el correcto funcionamiento de todos los tejidos, órganos y sistemas.
El sistema vascular sanguíneo se estructura de la siguiente manera: Corazón
Arterias
Microcirculación (Capilares)
Venas
Cada
una de de estas entidades ofrece diferentes subdivisiones, según su
tamaño y su función; sin embargo, trabajan juntas en un sistema cerrado
que expulsa la sangre desde el corazón, hacia los tejidos, y devuelve la
sangre desde los tejidos hacia el corazón.
Corresponde a una bomba propulsora especializada cuya finalidad es expulsar la sangre a alta presión hacia las arterias.
Histológicamente el corazón ofrece tres capas o envolturas claramente diferenciables:
Pericardio (envoltura más externa)
Miocardio (envoltura media, con capacidad contráctil)
Endocardio (envoltura más interna)
El
PERICARDIO corresponde a la envoltura más externa del corazón, y está
formada por una membrana serosa de dos hojas, una que se encuentra
envolviendo a la víscera misma, y otra que se refleja a partir de ésta,
hacia la cavidad cardíaca. Entre ambas subcapas, existe líquido
pericárdico.
Pericardio visceral: también denominado epicardio,
corresponde a aquella membrana que se encuentra rodeando en íntimo
contacto a la víscera, en este caso, el corazón, y ofrece tres zonas
distintas: o Mesotelio: se refiere al epitelio de revestimiento plano y
simple, que recubre externamente al corazón, y que forma parte de las
membranas anatómicas de tipo serosas. o Tejido conectivo fino, forme y
resistente, bajo el mesotelio, con abundantes fibras elásticas y
colágenas. o Subpericardio: corresponde a la capa más profunda del
pericardio visceral, aquella que limita con la envoltura media del
corazón o miocardio. Esta capa se encuentra conformada por un tejido
conectivo más laxo, con vasos sanguíneos, nervios y abundante tejido
adiposo.
Pericardio parietal:
aquel que se refleja desde la hoja visceral, también es una membrana
serosa que ofrece mesotelio y tejido conectivo sub epitelial: sin
embargo, el pericardio parietal no presenta subpericardio. El pericardio
parietal se adhiere a la cavidad cardíaca, y entre él y el pericardio
visceral, existe líquido pericárdico, el cual facilita los movimientos
cardíacos.
Microfotografía del Pericardio Visceral.
El
MIOCARDIO corresponde a la capa media del corazón, la cual alcanza el
mayor desarrollo de las tres. Es una capa que se caracteriza por su
capacidad contráctil, debido a que el tejido que la constituye es
muscular estriado cardíaco contráctil (conocido ampliamente sólo como
músculo cardíaco o miocardio contráctil).
El miocardio contráctil
se organiza a nivel auricular de manera diferente a como se organiza a
nivel ventricular, debido a que la aurícula es notoriamente más delgada
que el ventrículo. Esto se explica porque es
la contracción de la pared ventricular la que debe expulsar la sangre a
elevada presión hacia las arterias; en cambio, a nivel auricular, la
sangre solamente es recibida desde las arterias aorta y pulmonar, y
luego desciende, a través de las válvulas aurículo – ventriculares,
hacia los ventrículos, sin necesidad de expulsar la sangre a presión.
Miocardio Auricular
Manojo de fibras musculares cardíacas superficiales de orientación transversal.
Manejo de fibras musculares cardíacas profundas, de disposición perpendicular.
Entre las fibras musculares, se encuentra un tejido conectivo laxo, el cual también se conoce con el nombre de endomisio.
Miocardio Ventricular
Sistema
muscular en espiral, parcialmente se pueden apreciar tres capas, poco
definidas, de músculo estriado cardíaco: o Longitudinal externa o
Circular media o Longitudinal interna
El ENDOCARDIO
representa la capa más interna del corazón, que se encuentra en contacto
con la sangre; ofrece un grosor mayor en los ventrículos, y dentro de
él se pueden distinguir tres estratos o capas que lo conforman:
Endotelio:
recibe este nombre propio el epitelio de revestimiento plano simple,
que reviste al corazón, los vasos sanguíneos y linfáticos. El endotelio
vascular se encuentra en contacto íntimo con la sangre.
Subendotelio:
ubicado inmediatamente bajo el endotelio vascular, corresponde a una
capa elástico – muscular, formada por un tejido conectivo relativamente
denso, abundantes fibras elásticas y algunas células musculares lisas de
disposición longitudinal.
Subendocardio: corresponde al tejido
conectivo laxo que se ubica bajo el subendotelio del endocardio, y que
se continúa con el tejido conectivo laxo de su capa vecina, el
miocardio. En esta capa encontramos abundantes vasos sanguíneos,
nervios, vasos
linfáticos, y ramas
del sistema excitoconductor (Haz de His y Fibras de Purkinje). Los
miocitos específicos que desempeñan la función de excito – conducción se
caracterizan histológicamente por las siguientes características: o
Núcleo ovalado, pálido, central. o Células globosas. o Escasas
miofibrillas en comparación con los miocitos cardíacos contráctiles. o
Miofibrillas periféricas. o Citoplasma pálido, con gran cantidad de
glicógeno en su interior.
Corresponde a un conjunto de estructuras
fibrosas de soporte, conectadas a las válvulas y a las fibras
musculares. El esqueleto cardíaco está constituido por tres estructuras:
Anillos Fibrosos: tejido conectivo denso que rodea a las válvulas cardíacas aurículo – ventriculares y sigmoídeas.
Trígono
Fibroso: tejido conectivo denso irregular en forma de triángulo, que se
ubica entre las arterias aorta y pulmonar. También se encuentra entre
los anillos fibrosos de las válvulas aurículo – ventriculares.
Septum Membranoso: tejido conectivo denso irregular que se encuentra entre las aurículas, y parcialmente entre los ventrículos.
Corresponden
a duplicaciones del endocardio, en el cual encontramos al endotelio
vascular con un núcleo de tejido conectivo denso irregular.
La
fiebre reumática es una enfermedad inflamatoria que afecta, entre otros
órganos, al corazón. Su desarrollo es producto de una reacción
autoinmune que se presenta como un proceso inflamatorio difuso del
tejido conectivo presente en el núcleo de sus válvulas, en respuesta a
los antígenos de la bacteria estreptococo beta hemolítico luego de
padecer una faringoamigdalitis aguda. Producto de la alteración que
sufren estas válvulas el flujo sanguíneo se ve alterado, transformándose
en un medio favorable para el desarrollo bacteriano.
La
irrigación del corazón ocurre principalmente a través de ramas de la
arteria Aorta denominadas arterias Coronarias, las cuales se capilarizan
en el miocardio, especialmente a nivel ventricular. Estas son arterias
terminales, es decir, no presentan anastomosis, aspecto muy importante
en los casos de infartos agudos al miocardio. Luego de pasar a través de
los capilares continuos, la sangre retorna al corazón vía venas
coronarias, seno coronario y finalmente aurícula derecha.
Los
vasos sanguíneos corresponden a entidades que llevan la sangre desde al
corazón hacia los tejidos, y luego devuelven la sangre, desde los
tejidos hacia el corazón. Se clasifican como:
Arterias
Capilares
Venas
Según
su calibre, es decir, grosor de su pared, constituyentes histológicos
de la misma, y diámetro luminal, los vasos sanguíneos anteriormente
mencionados se pueden sub-clasificar de la siguiente manera:
Arterias o Elásticas o de Gran Calibre o Musculares o de Mediano Calibre o Arteriolas o de Pequeño Calibre
Capilares o Continuos o Fenestrados o Sinusoides NVenas o Vénulas o venas de Pequeño Calibre o Venas medianas o Venas Grandes Adicionalmente
existe una tercera clasificación, la cual considera como parámetro la
funcionalidad de los vasos sanguíneos, estableciendo la siguiente
estructura:
Vasos de conducción, aquellos que conducen la sangre fuera del corazón, corresponden a las arterias de tipo elásticas.
 Vasos
de distribución, aquellos que distribuyen la sangre a los distintos
tejidos y órganos, corresponden a las arterias musculares.
Vasos
de distribución, aquellos que distribuyen la sangre a los distintos
tejidos y órganos, corresponden a las arterias musculares.
Vasos
de resistencia, los cuales determinan la resistencia periférica total
que ofrece el sistema arterial al paso de la sangre al lecho capilar, y
que corresponden a los vasos de resistencia.
Vasos de intercambio,
aquellos donde se lleva a cabo un intenso intercambio metabólico.
Dentro de estos vasos encontramos a los capilares y a las vénulas post
capilares.
Vasos de capacitancia, corresponden a las venas.
Vasos
de derivación, en los cuales la sangre es derivada directamente desde
las arteriolas hacia las venillas, evitando la capilarización. En este
grupo encontramos a las anastomosis arterio – venosas y a las vías
preferenciales; estas últimas, si bien utilizan el lecho capilar, el
cierre de los esfínteres capilares no permite la capilarización de la
sangre y la deriva directamente hacia el dominio venoso.
Histológicamente,
los vasos sanguíneos siguen una estructura general parecida, en
términos de las envolturas o túnicas que constituyen su pared. Estas
envolturas
son tres, una interna, la cual está en
contacto con la sangre, una media, fibro – muscular, y una externa,
fibro – celular.
Túnica íntima
Túnica media
Túnica adventicia
Corresponde a la envoltura más interna de los vasos sanguíneos, y se encuentra constituida por:
Endotelio
vascular, corresponde a un epitelio de revestimiento plano simple, el
cual recibe este nombre propio debido a que presenta funciones
específicas, tanto en los vasos sanguíneos como en los vasos linfáticos.
Dentro de las funciones características del endotelio se destacan: o
Barrera de permeabilidad o Síntesis de colágeno, proteoglicanos y lámina
basal o Síntesis de factor von Wiellebrand o Síntesis de sustancias
antitrombóticas (trombomodulina, óxido nítrico, etc.) o Síntesis de
citoquinas o Síntesis de factores de crecimiento
Lámina basal
Subendotelio,
escaso y evidente a microscopía óptica sólo en los vasos de mayor
tamaño. Aquí encontramos un tejido conectivo de densidad variable, y en
ocasiones, miocitos lisos.
Histología del Sistema Circulatorio VIDEO
Anomalias congenitas del sistema circulatorio
Malformaciones congénitas de las cámaras
cardíacas y sus conexiones
Tronco
arterioso común
Transposición
de los grandes vasos en ventrículo derecho
Transposición
de los grandes vasos en ventrículo izquierdo
Discordancia
de la conexión ventriculoarterial
Ventrículo
con doble entrada
Discordancia
de la conexión auriculoventricular
Isomerismo
de los apéndices auriculares
Otras
malformaciones congénitas de las cámaras cardíacas y sus conexiones
Malformación
congénita de las cámaras cardíacas y sus conexiones, no especificada
Malformaciones congénitas de los tabiques
cardíacos
Defecto
del tabique ventricular
Defecto
del tabique auricular
Defecto
del tabique auriculoventricular
Tetralogía
de Fallot
Defecto
del tabique aortopulmonar
Otras
malformaciones congénitas de los tabiques cardíacos
Malformación
congénita del tabique cardíaco, no especificada
Malformaciones congénitas de las válvulas
pulmonar y tricúspide
Atresia
de la válvula pulmonar
Estenosis
congénita de la válvula pulmonar
Insuficiencia
congénita de la válvula pulmonar
Otras
malformaciones congénitas de la válvula pulmonar
Estenosis
congénita de la válvula tricúspide
Anomalía
de Ebstein
Síndrome
de hipoplasia del corazón derecho
Otras
malformaciones congénitas de la válvula tricúspide
Malformación
congénita de la válvula tricúspide, no especificada
Malformaciones congénitas de las válvulas
aórtica y mitral
Estenosis
congénita de la válvula aórtica
Insuficiencia
congénita de la válvula aórtica
Estenosis
mitral congénita
Insuficiencia
mitral congénita
Síndrome
de hipoplasia del corazón izquierdo
Otras
malformaciones congénitas de las válvulas aórtica y mitral
Malformación
congénita de las válvulas aórtica y mitral, no especificada
Otras malformaciones congénitas del
corazón
Dextrocardia
Levocardia
Corazón
triauricular
Estenosis
del infundíbulo pulmonar
Estenosis
subaórtica congénita
Malformación
de los vasos coronarios
Bloqueo
cardíaco congénito
Otras
malformaciones congénitas del corazón, especificadas
Malformación
congénita del corazón, no especificada
Malformaciones congénitas de las grandes
arterias
Conducto
arterioso permeable
Coartación
de la aorta
Atresia
de la aorta
Estenosis
de la aorta
Otras malformaciones congénitas de la
aorta
Atresia
de la arteria pulmonar
Estenosis
de la arteria pulmonar
Otras
malformaciones congénitas de la arteria pulmonar
Otras
malformaciones congénitas de las grandes arterias
Malformación
congénita de las grandes arterias, no especificada
Malformaciones congénitas de las grandes
venas
Estenosis
congénita de la vena cava
Persistencia
de la vena cava superior izquierda
Conexión
anómala total de las venas pulmonares
Conexión
anómala parcial de las venas pulmonares
Conexión
anómala de las venas pulmonares, sin otra especificación
Conexión
anómala de la vena porta
Fístula
arteria hepática-vena porta
Otras
malformaciones congénitas de las grandes venas
Malformación
congénita de las grandes venas, no especificada
Otras
malformaciones congénitas del sistema vascular periférico
Ausencia
e hipoplasia congénita de la arteria umbilical
Estenosis
congénita de la arteria renal
Otras
malformaciones congénitas de la arteria renal
Malformación
arteriovenosa periférica
Flebectasia
congénita
Otras
malformaciones congénitas del sistema vascular periférico, especificadas
Malformación
congénita del sistema vascular periférico, no especificada
Otras
malformaciones congénitas del sistema circulatorio
Malformación
arteriovenosa de los vasos precerebrales
Otras
malformaciones de los vasos precerebrales
Malformación
arteriovenosa de los vasos cerebrales
Otras
malformaciones de los vasos cerebrales
Otras
malformaciones congénitas del sistema circulatorio, especificadas
Clasificacion y funcion de las celulas sanguineas
Cómo se ha mencionado en el apartado anterior, existen 3 tipos de
células diferentes en la médula ósea, generadas a partir de las células
madre:
- Los glóbulos rojos
- Los glóbulos blancos
- Las plaquetas
2.1 ¿Qué son los glóbulos rojos, hematíes o eritrocitos?
Los glóbulos rojos son discos bicóncavos (como una esfera hueca)
compuestos de hemoglobina, una sustancia rica en hierro. Su función es
transportar el oxígeno, al unirse a la hemoglobina, desde los pulmones a
todas partes del cuerpo, ya que por su tamaño, forma y flexibilidad se
pueden introducir entre pequeños espacios.
Los glóbulos rojos derivan de la célula madre de la médula ósea y
son, en origen, células con núcleo cuya maduración en la médula se lleva
a cabo con la síntesis de la hemoglobina y la pérdida de función del
núcleo, que finalmente es expulsado. En este momento, esa célula nueva
se llama reticulocito, que se transforma en glóbulo rojo o hematíe
cuando pierde material y se hace más pequeño. El eritrocito ya maduro
pasa al torrente sanguíneo.
La hormona que regula la formación de glóbulos rojos se llama
eritropoyetina y se produce en unas células de los riñones. La función
de la eritropoyetina es estimular a la médula para que forme más
glóbulos rojos y que no falten en los momentos críticos, por ejemplo, en
una hemorragia. Se puede administrar una hormona sintética de
eritropoyetina en una inyección cuando la producción de los glóbulos
rojos ha disminuido como consecuencia, por ejemplo, de la insuficiencia
renal o la quimioterapia.
Los glóbulos rojos o hematíes tienen una vida media de unos 120 días y
una vez llegados a su fin se eliminan por el hígado y el bazo. Para que
se formen, la médula ósea necesita hierro, vitamina B-12, ácido fólico,
vitamina B-6, entre otros elementos. Es muy importante incluir en la
dieta alimentos que nos aporten estos nutrientes.
Estos son los parámetros normales más significativos que se relacionan con los glóbulos rojos:
La hemoglobina normal para los hombres es de 14 a 18 gramos por 100 mililitros de sangre y de 12 a 16 gramos para las mujeres.
El
hematocrito es el porcentaje del volumen que ocupan los glóbulos rojos
en la sangre, lo normal es de 42 a 54% para el hombre, y de 38 a 46%
para las mujeres.
Cuando hay una pérdida de sangre o existe una disminución de la
producción de glóbulos rojos en la médula, como ocurre por ejemplo con
ciertas enfermedades y durante la quimioterapia, estos valores
descienden, hecho que conocemos como anemia. Si su descenso es leve, la
persona puede notar una cierta fatiga, pero si el descenso es más
pronunciado puede sentir cansancio, mareo e incluso dificultad para
respirar. En este caso, necesitaremos descansar. Para recuperar la
anemia en muy importante mantener una alimentación rica y suficiente y
tomar alimentos que contengan hierro. Además, el médico recetará, si es
necesario, un suplemento de hierro, inyecciones de eritropoyetina e
incluso una transfusión sanguínea en caso necesario.
¿Qué son los leucocitos o glóbulos blancos?
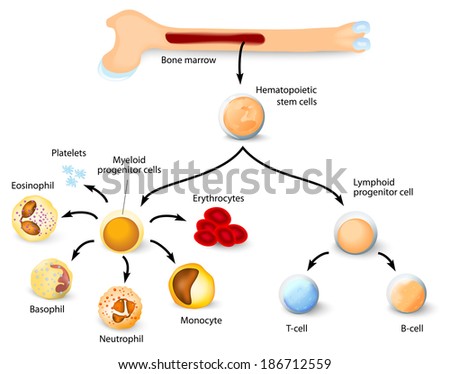 Los glóbulos blancos son los encargados de defender al organismo de
las infecciones. Se producen a partir de la célula madre en la médula
ósea, donde se almacenan, y se liberan al torrente sanguíneo cuando el
organismo los necesita. Los glóbulos blancos viven en la sangre unas
doce horas. Se diferencian de los glóbulos rojos porque poseen núcleo y
son más grandes. El recuento total de glóbulos blancos es de 5.000 a
10.000/mm3 y hay cinco tipos distintos: los neutrófilos, eosinófilos y
basófilos, que forman el grupo llamado granulocitos, los linfocitos y
los monocitos.
Los glóbulos blancos son los encargados de defender al organismo de
las infecciones. Se producen a partir de la célula madre en la médula
ósea, donde se almacenan, y se liberan al torrente sanguíneo cuando el
organismo los necesita. Los glóbulos blancos viven en la sangre unas
doce horas. Se diferencian de los glóbulos rojos porque poseen núcleo y
son más grandes. El recuento total de glóbulos blancos es de 5.000 a
10.000/mm3 y hay cinco tipos distintos: los neutrófilos, eosinófilos y
basófilos, que forman el grupo llamado granulocitos, los linfocitos y
los monocitos.
Granulocitos
Se llaman así porque poseen gránulos en su citoplasma. Constituyen aproximadamente el 60% del total de glóbulos blancos. Hay tres tipos:
Se llaman así porque poseen gránulos en su citoplasma. Constituyen aproximadamente el 60% del total de glóbulos blancos. Hay tres tipos:
- Los neutrófilos son los glóbulos blancos más numerosos (lo normal es un recuento entre 3.000 y 7.000/mm3) y son los primeros en acudir a una infección. Su función consiste en localizar y neutralizar a las bacterias, de tal forma que cuando las encuentran en un tejido se rompen y liberan sustancias que hacen que aumente la circulación de sangre en la zona y atraen a más neutrófilos, lo que provoca que la zona esté enrojecida y caliente.
- Los eosinófilos son los encargados de responder a las reacciones alérgicas. Lo que hacen es inactivar las sustancias extrañas al cuerpo para que no causen daño, y también poseen gránulos tóxicos que matan a las células invasoras y limpian el área de inflamación.
- Los basófilos también intervienen en las reacciones alérgicas, liberando histamina, sustancia que aumenta la circulación sanguínea en la zona para que aparezcan otro tipo de glóbulos blancos y, además, facilitan que éstos salgan de los vasos sanguíneos y avancen hacia la parte dañada. También liberan heparina, una sustancia que disuelve los coágulos.
Linfocitos y Monocitos
Estos tipos de glóbulos blancos no poseen gránulos en su citoplasma y constituyen aproximadamente el 40% del total de los glóbulos blancos.
Los linfocitos, constituyen un 30% del total de glóbulos
blancos (entre 1.000 y 4.000/mm3). Se forman en la médula ósea, pero
luego emigran a los ganglios linfáticos, bazo, amígdalas, timo y en
realidad a cualquier parte del cuerpo. Al contrario que los
granulocitos, viven mucho tiempo y maduran y se multiplican ante
estímulos determinados. No sólo luchan contra las infecciones. Por
ejemplo, los linfocitos T matan a las células extrañas o infectadas,
bien directamente o liberando linfocinas. Los linfocitos B producen
anticuerpos, que nos dan inmunidad frente a varias enfermedades. Los
anticuerpos son proteínas fabricadas para unirse y matar a un antígeno
específico. Por ejemplo, el virus del sarampión. Los antígenos son
sustancias que el organismo reconoce como extrañas y forma anticuerpos
para matarla y conserva linfocitos con memoria para recordarla, así
cuando vuelva a atacar el virus el cuerpo le reconocerá y le atacará más
rápida y eficazmente.
Los linfocitos son los glóbulos blancos de menor tamaño (entre 7 y 15 ?m), y representan del 24 a 32% del total en la sangre periférica. Presentan un gran núcleo esférico que se tiñe de violeta-azul y en su citoplasma frecuentemente se observa como un anillo periférico de color azul. Los linfocitos son células de alta jerarquía en el sistema inmunitario, principalmente encargadas de la inmunidad específica o adquirida.
Los linfocitos B, que son los responsables de la respuesta humoral, es decir, de la producción de anticuerpos, proteínas (inmunoglobulinas) se adhieren a un antígeno específico (al cual reconocen de manera unívoca). Son capaces de reconocer antígenos de lípidos, proteínas y glúcidos. Es importante resaltar que los linfocitos B dan lugar a una serie de células especializadas en la producción de anticuerpos. La más característica es la célula plasmática o plasmocito.
Los linfocitos son los glóbulos blancos de menor tamaño (entre 7 y 15 ?m), y representan del 24 a 32% del total en la sangre periférica. Presentan un gran núcleo esférico que se tiñe de violeta-azul y en su citoplasma frecuentemente se observa como un anillo periférico de color azul. Los linfocitos son células de alta jerarquía en el sistema inmunitario, principalmente encargadas de la inmunidad específica o adquirida.
Los linfocitos B, que son los responsables de la respuesta humoral, es decir, de la producción de anticuerpos, proteínas (inmunoglobulinas) se adhieren a un antígeno específico (al cual reconocen de manera unívoca). Son capaces de reconocer antígenos de lípidos, proteínas y glúcidos. Es importante resaltar que los linfocitos B dan lugar a una serie de células especializadas en la producción de anticuerpos. La más característica es la célula plasmática o plasmocito.
Los plasmocitos son glóbulos blancos encargados de la
producción de anticuerpos. Un plasmocito es un linfocito B que ha sido
activado por un linfocito T colaborador ante la presencia de un antígeno
(virus, bacteria, etc.). Una vez activados, los linfocitos B se
transforman en plasmocitos por un lado, y linfocito B de memoria por el
otro. Este último memoriza la estructura del microorganismo invasor para
que en caso de reaparecer inmediatamente se active un clon de
plasmocitos que comiencen a fabricar en gran escala los anticuerpos con
los que señalizar los microorganismos patógenos para que otros glóbulos
blancos puedan destruirlo.
Los plasmocitos son linfocitos grandes con una elevada proporción núcleo celular/ citoplasma y con un aspecto característico visto al microscopio óptico. Tienen un citoplasma basófilo y un núcleo excéntrico con heterocromatina dispuesta en una característica forma de “rueda de carro”. Su citoplasma también contiene una zona pálida que vista al microscopio electrónico contiene un extenso aparato de Golgi junto con los centriolos. La abundancia de retículo endoplásmico rugoso combinada con un buen desarrollo del aparato de Golgi son indicadores característicos de la especialización en fabricación y secreción de proteínas, en este caso anticuerpos (inmunoglobulinas).
Los plasmocitos son linfocitos grandes con una elevada proporción núcleo celular/ citoplasma y con un aspecto característico visto al microscopio óptico. Tienen un citoplasma basófilo y un núcleo excéntrico con heterocromatina dispuesta en una característica forma de “rueda de carro”. Su citoplasma también contiene una zona pálida que vista al microscopio electrónico contiene un extenso aparato de Golgi junto con los centriolos. La abundancia de retículo endoplásmico rugoso combinada con un buen desarrollo del aparato de Golgi son indicadores característicos de la especialización en fabricación y secreción de proteínas, en este caso anticuerpos (inmunoglobulinas).
Los monocitos, constituyen un 5% del total de glóbulos
blancos. Su función consiste en acudir a la zona de infección para
eliminar las células muertas y los desechos. Contienen enzimas (un tipo
de proteínas) especiales con las que también matan bacterias. Se forman
en la médula ósea y tras pasar por la sangre vigilan y cumplen sus
funciones en los diferentes tejidos como la piel, los pulmones, el
hígado o el bazo.
Cuando existe una infección, se produce inflamación, dolor, enrojecimiento, calor en la zona afectada, y fiebre. Eso significa que el organis¬mo está luchando contra las sustancias extrañas y aumenta la formación de glóbulos blancos, por eso, es normal que sus cifras estén altas en una analítica. Pero hay veces, como ocurre con el tratamiento de quimioterapia, que se ve afectada la médula y los leucocitos bajan (se denomina neutropenia si bajan los neutrófilos, o leucopenia si bajan los glóbulos blancos o leucocitos en general) y la producción medular se ve afectada. Entonces hay más riesgo de producirse una infección grave, por lo que habrá que tomar una serie de precauciones:
Cuando existe una infección, se produce inflamación, dolor, enrojecimiento, calor en la zona afectada, y fiebre. Eso significa que el organis¬mo está luchando contra las sustancias extrañas y aumenta la formación de glóbulos blancos, por eso, es normal que sus cifras estén altas en una analítica. Pero hay veces, como ocurre con el tratamiento de quimioterapia, que se ve afectada la médula y los leucocitos bajan (se denomina neutropenia si bajan los neutrófilos, o leucopenia si bajan los glóbulos blancos o leucocitos en general) y la producción medular se ve afectada. Entonces hay más riesgo de producirse una infección grave, por lo que habrá que tomar una serie de precauciones:
- Evitar sitios cerrados con mucha gente en poco espacio.
- No estar en contacto con personas resfriadas o con otra infección.
- Mantener una buena higiene personal, mantener la piel limpia y seca y lavarse las manos con frecuencia.
- Tener cuidado con la boca al comer para evitar heridas y lavar¬ bien los dientes con frecuencia.
- Beber muchos líquidos para que la orina no esté concentrada y así eliminar toxinas más fácilmente y evitar que se produzca una infección urinaria.
- Lavar y desinfectar bien cualquier herida, vigilando que no empeore.
- Comer los alimentos bien cocinados evitando los crudos, ahumados y los productos de origen dudoso o con mal aspecto. Lavar y pelar bien las hortalizas y fruta que se tomen frescas.
El médico puede recetar algún antibiótico para prevenir infecciones y
unas inyecciones que estimulan la formación de glóbulos blancos en la
médula ósea.
¿Qué son las plaquetas?
Las plaquetas ó trombocitos son las células que
previenen la hemorragia con la formación de coágulos. Se producen en la
médula ósea a partir de una célula llamada megacariocito que proviene de
la célula madre. Las cifras normales de plaquetas en sangre son de
150.000 a 450.000/mm3 en sangre. La trombopoyetina es una hormona que
estimula a la médula para la formación de plaquetas.
Las plaquetas se acumulan en las heridas, provocando una contracción
del vaso sanguíneo y, tras una serie de reacciones químicas y junto con
los factores de coagulación que intervienen, se unen entre sí y forman
un coágulo de fibrina que detiene definitivamente la hemorragia. Las
plaquetas viven unos diez días en la sangre.
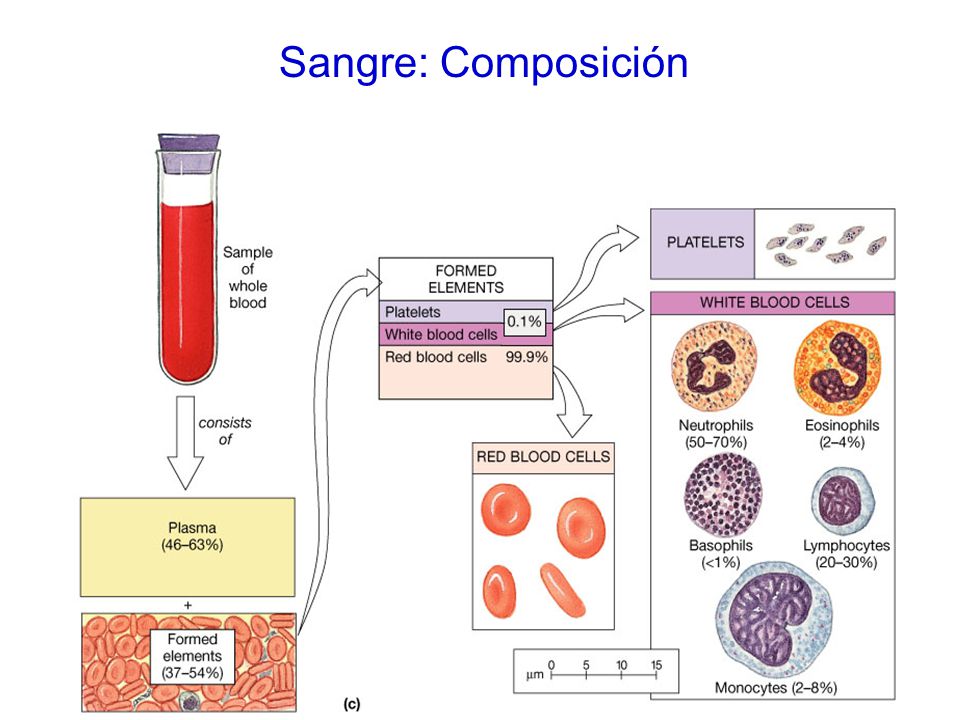
Composicion de la sangre
Este elemento es fundamental para el correcto funcionamiento del
organismo. Ninguno podría vivir sin ella y el corazón no funcionaría sin
su presencia.
Nos permite regular la temperatura corporal, luchar contra las infecciones y oxigenarnos. ¡A continuación conoce su composición!
El plasma
Es
un líquido amarillo compuesto por agua (90%) y sustancias orgánicas e
inorgánicas disueltas como desechos del metabolismo celular o bien son
nutrientes necesarios para las células.
Contiene proteínas y
hormonas (calcio, potasio, sodio) que intervienen en la coagulación de
la sangre y permite la creación de “anticuerpos” que defienden al
organismo de bacterias y virus.
Los glóbulos rojos
No
tienen núcleo y su volumen está ocupado por un pigmento rojizo llamado
“hemoglobina”, que le permite transportar el oxígeno desde los pulmones a
las células.
Glóbulos blancos
Se encuentran entre seis mil y nueve mil de ellos por milímetro de sangre. Son más grandes que los glóbulos rojos.
Su
función es limpiar el torrente sanguíneo y defender de agentes extraños
al organismo. Se puede clasificar en granulocitos, que son los más
numerosos e intervienen en respuestas inflamatorias (infecciones).
También los linfocitos que producen anticuerpos.
Las plaquetas
Son fragmentos de células llamadas megacariocitos, que se encuentran en la médula ósea y tienen forma ovalada e irregular.
Intervienen
en la coagulación de la sangre, pegándose a las paredes de los vasos
sanguíneos lastimados. Igualmente, cumplen la función de tapar las
heridas y evitar las hemorragias.